Ung thư vẫn là một trong những bệnh gây tử vong hàng đầu thế giới. Các phương pháp xạ trị truyền thống sử dụng photon (Tia X, Gamma) dù đã có những tiến bộ vượt bậc (IMRT, VMAT) nhưng vẫn gặp hạn chế về liều lượng tích lũy trên mô lành và khả năng kiểm soát các khối u kháng xạ. Xạ trị hạt (Particle Therapy) sử dụng các hạt nặng (hadron) như proton, neutron, ion carbon đang mở ra kỷ nguyên mới nhờ khả năng tiêu diệt khối u với độ chính xác cao và hiệu quả sinh học vượt trội. Bài này cung cấp một cái nhìn toàn diện và so sánh giữa hai công nghệ xạ trị hạt tiên tiến nhất hiện nay: Xạ trị Proton (Proton Beam Therapy – PBT) và Xạ trị Bắt Neutron (Boron Neutron Capture Therapy – BNCT). Trong khi xạ trị Proton đã trở thành tiêu chuẩn vàng mới trong xạ trị chính xác nhờ đặc tính vật lý “Đỉnh Bragg”, thì BNCT lại nổi lên như một phương pháp xạ trị cấp độ tế bào dựa trên phản ứng hạt nhân, mang lại hy vọng cho các ca ung thư xâm lấn và tái phát.
Công nghệ xạ trị proton (proton beam therapy – PBT)
Hệ thống PBT hiện đại sử dụng Cyclotron (máy gia tốc cyclotron) hoặc Synchrotron để tăng tốc proton đến khoảng 60% tốc độ ánh sáng. Hệ thống này sử dụng kỹ thuật phân phối liều với cơ chế tán xạ thụ động và quét chùm tia bút chì – IMPT hiện đại nhất, quét chùm tia cực nhỏ theo hình dạng khối u, tối ưu hóa liều lượng (Dose Painting). Kết cấu cơ bản của Hệ thống PBT: máy gia tốc, bộ lọc (compensator, collimator) để tạo hình chùm tia; nam châm để quét chùm proton nhỏ (vài mm) theo từng lớp (layer-by-layer) của khối u, đây là công nghệ tiên tiến nhất, cho phép thực hiện “Dose Painting” (vẽ liều lượng); hệ thống quay 360 độ nặng hàng trăm tấn để hướng chùm tia từ mọi góc độ.

Ưu điểm nổi bật của PBT:
- Bảo vệ mô lành: nhờ đỉnh Bragg, không có liều thoát (exit dose) sau khối u. Giảm thiểu tác dụng phụ lâu dài và nguy cơ ung thư thứ phát.
- Độ chính xác cao: phù hợp tuyệt đối cho các khối u nằm gần cơ quan trọng yếu (mắt, não, tủy sống, tim).
- Tiêu chuẩn vàng cho Nhi khoa: giảm ảnh hưởng đến sự phát triển cơ xương và trí tuệ của trẻ em.
Nhược điểm của PBT:
- Chi phí đầu tư khổng lồ: một trung tâm đa phòng điều trị có thể tốn từ 100 – 200 triệu USD.
- Kích thước lớn: yêu cầu không gian lớn cho Gantry (giàn quay) nặng hàng trăm tấn.
- Độ nhạy với chuyển động: do đỉnh Bragg rất sắc nét, bất kỳ sự chuyển động nào của bệnh nhân hoặc thay đổi mật độ mô (khí trong ruột) đều có thể làm lệch liều điều trị.
Công nghệ xạ trị neutron (BNCT)
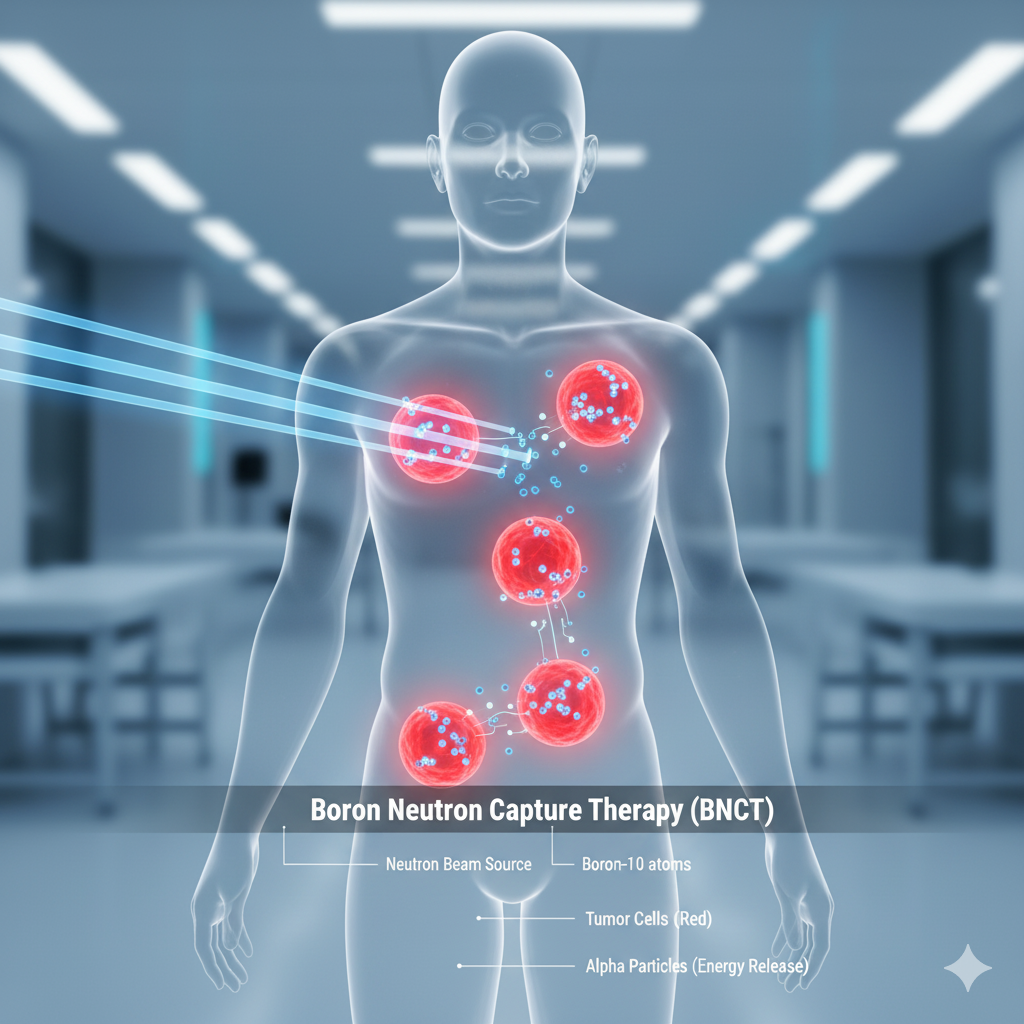
Xạ trị bắt Neutron (Boron Neutron Capture Therapy – BNCT) là liệu pháp “xạ trị trúng đích ở cấp độ tế bào”. Bệnh nhân được tiêm hợp chất chứa Boron-10, chất này tích tụ đặc hiệu trong tế bào ung thư. Chiếu chùm neutron nhiệt hoặc siêu nhiệt vào khối u và phản ứng hạt nhân xảy ra. Hạt Alpha và hạt nhân Lithium giật lùi có năng lượng cực lớn nhưng quãng chạy rất ngắn (< 10 µm – kích thước 1 tế bào), tiêu diệt tế bào ung thư từ bên trong mà không hại tế bào lành bên cạnh. Kết cấu cơ bản của Hệ thống BNCT: nguồn Neutron từ Lò phản ứng hạt nhân hoặc máy gia tốc proton bắn vào bia (thường là Lithium hoặc Beryllium) để tạo neutron; dược chất phóng xạ (Boron Carriers) BPA (Boronophenylalanine) và BSH (Sodium Borocaptate):

Ưu điểm nổi bật của BNCT:
- Hiệu quả trên khối u kháng xạ: tiêu diệt tốt các tế bào thiếu oxy (hypoxic cells) mà tia X hay Proton khó tiêu diệt.
- Điều trị xâm lấn: hiệu quả với các khối u xâm lấn lan tỏa (như u não đa hình thái – Glioblastoma) mà phẫu thuật không thể lấy hết.
- Liệu trình ngắn: thường chỉ cần 1-2 lần chiếu xạ (so với 30-40 lần của xạ trị truyền thống).
Nhược điểm của BNCT:
- Phụ thuộc vào dược chất phóng xạ: cần thuốc chứa Boron có độ chọn lọc cao (tỷ lệ U/Máu > 3).
- Nguồn neutron: trước đây cần lò phản ứng hạt nhân. Ngày nay đã phát triển máy gia tốc đặt tại bệnh viện (Accelerator-based BNCT) nhưng vẫn rất phức tạp.
- Độ sâu hạn chế: neutron nhiệt xuyên sâu kém hơn proton.
So sánh ưu và nhược điểm
| Đặc điểm | Xạ trị Proton (PBT) | Xạ trị Neutron (BNCT) |
| Cơ chế tiêu diệt | Vật lý (Đỉnh Bragg) – Chính xác về không gian vĩ mô. | Sinh học & Vật lý – Chính xác về cấp độ tế bào. |
| Loại bức xạ | Ion hóa trực tiếp (Low LET). | Ion hóa gián tiếp (High LET từ hạt thứ cấp). |
| Độ chính xác | Rất cao, bảo vệ mô phía sau khối u tuyệt đối. | Phụ thuộc hoàn toàn vào độ chọn lọc của thuốc Boron. |
| Đối tượng hiệu quả | Khối u khu trú, hình dạng phức tạp, gần cơ quan nguy hiểm. | Khối u xâm lấn, lan tỏa, di căn vi thể, tái phát tại chỗ. |
| Kháng xạ (Hypoxia) | Kém hiệu quả với khối u thiếu oxy. | Rất hiệu quả với khối u thiếu oxy (OER thấp). |
| Số lần điều trị | 20 – 40 phân liều (4-6 tuần). | 1 – 2 phân liều (1-2 ngày). |
| Độ phức tạp vận hành | Cao (Yêu cầu kỹ sư vật lý, QA/QC hàng ngày). | Rất cao (Phối hợp đa ngành: Vật lý hạt nhân + Dược + Y khoa). |
So sánh chi phí và hạ tầng (Ước tính 2024)
| Hạng mục | Hệ thống Proton (Compact) | Hệ thống BNCT (Accelerator) |
| Vốn đầu tư (CAPEX) | 30 – 50 Triệu USD | 20 – 30 Triệu USD |
| Diện tích lắp đặt | 200 – 400 m2 | 100 – 200 m2 |
| Chi phí điều trị/ca | 30.000 – 50.000 USD | Chưa thống nhất (dự kiến ~20-30k USD) |
| Mức độ phổ biến | > 100 trung tâm toàn cầu | < 10 trung tâm (thương mại hóa) |
Cơ chế hoạt động của PBT và BNCT
Cơ chế truyền năng lượng (LET – Linear Energy Transfer):
- Photon (X-ray/Gamma): bức xạ ion hóa gián tiếp, năng lượng giảm dần theo độ sâu (theo quy luật hàm mũ).
- Proton: hạt mang điện dương, đặc trưng bởi Đỉnh Bragg (Bragg Peak). Hạt proton đi xuyên qua mô với liều thấp và giải phóng gần như toàn bộ năng lượng tại một điểm dừng xác định, sau đó liều giảm đột ngột về 0.
- Neutron: hạt không mang điện, tương tác chủ yếu qua va chạm hạt nhân, tạo ra các hạt thứ cấp (proton, alpha, ion nặng) có khả năng ion hóa cực mạnh.
Hiệu quả sinh học tương đối (RBE – Relative Biological Effectiveness):
- Proton: RBE ~ 1.1 (hiệu quả hơn tia X khoảng 10%).
- Neutron: RBE rất cao, dao động từ 3.0 đến 7.0 tùy loại mô và năng lượng. Điều này có nghĩa là 1 Gray (Gy) của neutron gây tổn thương tế bào tương đương 3-7 Gy của tia X.
Proton là hạt mang điện dương (p+). Khi đi vào cơ thể, proton tương tác với các electron của nguyên tử mô, gây ra sự ion hóa. Hiệu ứng Đỉnh Bragg (Bragg Peak): khác với photon (liều giảm theo hàm mũ), proton mất rất ít năng lượng khi đi qua mô lành ở độ sâu ban đầu (vùng plateau). Khi tốc độ giảm xuống mức nhất định, tiết diện tương tác tăng vọt, proton giải phóng toàn bộ năng lượng tại một điểm dừng xác định (đỉnh Bragg) và liều rơi xuống 0 ngay sau đó (độ dốc xa – distal fall-off).
LET và RBT có các điểm khác nhau, cụ thể: đối với Proton, LET thấp ở vùng vào, tăng nhẹ ở đỉnh Bragg còn neutron thì LET rất cao. Trong khi Proton có RBE ~1.1 thì Neutron/BNCT có RBE có thể lên tới 3.0 – 7.0. Điều này có nghĩa tổn thương gây ra là tổn thương DNA chuỗi đôi (DSB), rất khó để tế bào ung thư sửa chữa.
So sánh thông số Kỹ thuật & Sinh học
| Tiêu chí | Xạ trị Proton (PBT) | Xạ trị Neutron (BNCT) | Ghi chú |
| Loại hạt | Hạt mang điện dương (p+) | Hạt trung hòa (n) | Proton dễ điều khiển hướng hơn. |
| Phân bố liều | Đỉnh Bragg (tập trung sâu) | Phụ thuộc nồng độ Boron-10 | Proton: Vật lý; BNCT: Sinh-Vật lý. |
| LET (keV/µm) | Thấp (~0.5 – 5) | Rất cao (Alpha: ~150) | BNCT gây tổn thương DNA nặng nề hơn. |
| RBE (Hiệu quả sinh học) | ~ 1.1 | > 3.0 | BNCT diệt tế bào kháng xạ tốt hơn. |
| Hiệu ứng Oxy (OER) | Cao (~2.5 – 3.0) | Thấp (~1.0 – 1.5) | BNCT diệt tốt khối u thiếu oxy/hoại tử. |
| Số phân liều (Fraction) | 20 – 40 lần | 1 – 2 lần | BNCT thuận tiện hơn về thời gian. |
Hiệu quả lâm sàng
Xạ trị Proton:
- Ung thư Nhi khoa: đây là chỉ định bắt buộc tại nhiều quốc gia phát triển. PBT giảm liều tích lũy toàn thân, giảm nguy cơ suy giảm nhận thức, chậm phát triển xương và ung thư thứ phát (giảm 50-80% so với tia X).
- Ung thư đầu cổ và đáy sọ (Chordoma/Chondrosarcoma): tỷ lệ kiểm soát tại chỗ sau 5 năm đạt > 70-80% đối với các khối u kháng xạ này, cao hơn đáng kể so với xạ trị photon.
- Ung thư gan (HCC): PBT cho phép nâng liều vào khối u gan mà vẫn bảo tồn nhu mô gan lành, đặc biệt quan trọng với bệnh nhân xơ gan.
- Ung thư tuyến tiền liệt:h quả tương đương IMRT nhưng giảm tác dụng phụ lên trực tràng và bàng quang.
Xạ trị Neutron (BNCT):
- U não đa hình thái (Glioblastoma Multiforme – GBM): đây là loại ung thư não ác tính nhất. Các nghiên cứu tại Nhật Bản cho thấy BNCT giúp kéo dài thời gian sống thêm trung bình (Median Survival Time) từ 11-12 tháng (xạ trị thường) lên 20-24 tháng, với một số trường hợp sống trên 5 năm.
- Ung thư đầu cổ tái phát: đối với bệnh nhân đã xạ trị trước đó, mô lành không thể chịu thêm liều xạ. BNCT là cứu cánh duy nhất vì nó chỉ tiêu diệt tế bào ung thư ăn thuốc Boron mà không gây hại thêm cho mô lành. Tỷ lệ đáp ứng (Response Rate) rất cao, khối u thường hoại tử nhanh sau 1 lần chiếu.
- Ung thư hắc tố (Melanoma): đặc biệt là các tổn thương ở da, niêm mạc khó phẫu thuật.
Cả hai đều là đỉnh cao của vật lý hạt nhân ứng dụng. Proton mạnh về tính chính xác hình học (Geometric precision), trong khi BNCT mạnh về tính chính xác sinh học (Biological precision). Proton đã phát triển và đang trong giai đoạn phổ cập còn BNCT đang ở giai đoạn đầu ứng dụng với sự chuyển dịch sang hệ thống máy gia tốc tại bệnh viện. Tuy nhiên, không có phương pháp nào thay thế hoàn toàn phương pháp kia. Chúng bổ sung cho nhau trong một hệ thống ung bướu toàn diện.
Từ khóa: xạ trị;
– CMD –






