Việc phân biệt hoại tử não do bức xạ (RBN) và u nguyên bào thần kinh đệm đa dạng tái phát (Recurrent Glioblastoma Multiforme – rGBM) vẫn còn là một thách thức trong việc chẩn đoán do sự giống nhau về hình ảnh theo dõi thường quy và biểu hiện lâm sàng của chúng. Các kỹ thuật chụp ảnh cộng hưởng từ MRI tiên tiến như kỹ thuật hình ảnh tưới máu (PWI), hình ảnh khuếch tán (DWI) và quang phổ cộng hưởng từ (MRS) có vai trò quan trọng trong việc phân biệt RBN và rGBM; cũng như các biến chứng của chúng.
GBM là một trong những dạng u nguy hiểm nhất và phát triển nhanh ở người lớn, hầu như đều có tiên lượng xấu dù được tiến hành mọi kỹ thuật điều trị tiên tiến hiện nay. Phương pháp điều trị tiêu chuẩn cho bệnh nhân GBM bao gồm phẫu thuật cắt bỏ và hóa xạ trị sau phẫu thuật. Tuy nhiên, hầu hết bệnh nhân đều có chuyển biến thành tái phát sau lần điều trị đầu tiên dù là phẫu thuật, điều trị toàn thân bằng thuốc nhắm mục tiêu hay hóa trị tế bào, xạ trị, hoặc phẫu thuật bằng sóng radio. Một số nghiên cứu trước đây chỉ ra rằng hiệu quả điều trị các khối u tái phát không rõ rệt bằng các khối u nguyên phát và trong hầu hết các trường hợp, các khối u tái phát có thể xâm lấn các vùng chức năng của não và do đó không thể loại bỏ được. Hiện tại, không có phương pháp điều trị tiêu chuẩn nào hiệu quả đối với GBM tái phát.
RBN là một biến chứng nghiêm trọng của hệ thần kinh trung ương do điều trị phối hợp khối u não. Liệu pháp phối hợp thường được sử dụng để cải thiện tiên lượng và kéo dài thời gian sống cho bệnh nhân, nhưng gây tổn thương thần kinh trung ương, đây là tác dụng phụ thường gặp nhất ở u thần kinh đệm trong vòng hai năm sau điều trị. Nhiều bác sĩ X quang cho rằng chụp CT hoặc MR thông thường không phải là công cụ hữu hiệu để phân biệt u thần kinh đệm tái phát với hoại tử do bức xạ bởi các đặc điểm và biểu hiện lâm sàng của chúng tương tự nhau. Tuy nhiên, các nghiên cứu mới đây đã đưa ra được tính hiệu quả của các kỹ thuật MRI tiên tiến trong việc phân biệt hoại tử do điều trị với GBM tái phát.
Chụp MRI chẩn đoán u màng não
Kỹ thuật hình ảnh tưới máu (PWI)
PWI là một kỹ thuật sử dụng MRI đã được ứng dụng hiệu quả, có thể phản ánh sự phân bố của vi tuần hoàn và tưới máu, đồng thời có thể cung cấp thông tin huyết động của mô lành hoặc mô bị tổn thương. Đường cong tưới máu được sử dụng để tính thể tích máu não tương đối (rCBV), lưu lượng máu não tương đối (rCBF) và thời gian vận chuyển trung bình (MTI). Các chỉ số này cung cấp các thông số huyết động bán định lượng và mô tả định lượng cấu trúc, chức năng của các vi mạch trong vùng đích. Hiện tại, thông số chính của PWI để phân biệt hoại tử bức xạ với tái phát khối u là CBV, hoại tử tế bào nội mô mạch máu, hoại tử cellulose thành mạch và thoái hóa thủy tinh thể, phù mạch, hẹp lòng mạch và các thay đổi khác. Khi giá trị CBV giảm, nguồn cung cấp máu của khối u tái phát sẽ tăng lên từ lượng lớn các mạch máu mới. PWI có thể cho thấy sự thay đổi của rCBV trong vùng tổn thương não do bức xạ, có liên quan đến mức độ nghiêm trọng của chấn thương và liều bức xạ.
Trong quá trình theo dõi lâm sàng GBM sau xạ trị, các tổn thương tăng cường bất thường mới thường là tổn thương hỗn hợp với tổn thương do bức xạ và các mô khối u, nhưng tỷ lệ tổn thương khác nhau là khác nhau và một số tổn thương vẫn là mục tiêu chính. Mức độ tân mạch hóa khối u không phải lúc nào cũng rõ ràng khi một số u thần kinh đệm cấp thấp tái phát. Ngoài ra, sự tái phát của khối u thường xảy ra sau khi xạ các mô não; do đó, vẫn còn một số chồng chéo giữa tổn thương bức xạ và CBV tái phát khối u.
GBM có nguồn cung cấp máu dồi dào và lưu lượng máu tương đối cao, lưu lượng máu não (CBF) có thể được đánh giá bằng cách sử dụng PWI. CBF của GBM tái phát tương đối cao, tưới máu cục bộ phong phú và hoạt động mô cao. Các nhà nghiên cứu đã đưa ra kết quả cho thấy khi rCBV nhỏ hơn 0,6 ml/100g thì có thể được chẩn đoán là hoại tử do bức xạ và khi rCBV lớn hơn 2,6 ml/100g thì được coi là khối u tái phát nhưng khi rCBV nằm trong khoảng 0,6 và 2,6 ml/100g, rất khó xác định đó là sự tiến triển của khối u hay những thay đổi về hình ảnh sau khi điều trị, và do đó cần phải nghiên cứu thêm về hình ảnh để chẩn đoán chính xác.
Thiết bị MRI chẩn đoán u não
Kỹ thuật hình ảnh khuếch tán (DWI)
DWI có thể nắm bắt chuyển động khuếch tán của các phân tử nước bên trong thể tích não và có thể được sử dụng để mô tả cấu trúc của mô ở cấp độ tế bào bằng cách sử dụng hệ số khuếch tán biểu kiến (ADC). Giá trị ADC trong DWI phản ánh mật độ tế bào khối u và sự thay đổi của cấu trúc mô ở cấp độ tế bào, mật độ tế bào mô càng cao thì chuyển động của các phân tử nước càng hạn chế và giá trị ADC càng thấp. Có nhiều nghiên cứu lâm sàng về DWI trong việc phân biệt GBM tái phát sau phẫu thuật với chấn thương não do bức xạ nhưng kết quả của chúng khác nhau. Điều này có thể là do lựa chọn ROI và một số yếu tố khác.
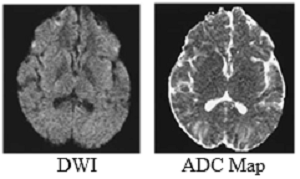
Lập bản đồ ADC
Do bệnh lý phức tạp của khu vực phẫu thuật sau phẫu thuật và xạ trị, một số tổn thương tăng cường có thể có cả thành phần khối u tái phát và mô đáp ứng điều trị. Thâm nhiễm mỡ và đại thực bào làm giảm giá trị ADC. Hoại tử và chảy máu cũng có thể có tác động lớn đến giá trị ADC. Để giảm nhiễu kết quả, người ta tiến hành phân tích giá trị ADC của toàn bộ tổn thương thay vì đo ROI theo cách thủ công. DWI là một trình tự quét thường quy tại phòng khám, giá trị ADC của nhu mô khối u có giá trị tham khảo quan trọng trong việc phân biệt u thần kinh đệm tái phát sau mổ với chấn thương não do xạ.
Quang phổ cộng hưởng từ (MRS)
MRS là kỹ thuật không xâm lấn để phát hiện định lượng các chất chuyển hóa trong mô. Phổ cộng hưởng từ proton (1H-MRS) thường được sử dụng trong phòng khám. 1H-MRS có thể phát hiện các chất chuyển hóa như n-acetylaspartic (NAA), creatine (CR), choline (CHO), lipid (LIP) và axit lactic, bổ sung thông tin liên quan đến việc phân biệt GBM tái phát và hoại tử não do bức xạ. Đỉnh của NAA giảm khi tế bào thần kinh bị phá hủy do sự phát triển của các khối thâm nhiễm của tế bào khối u, mức độ ác tính càng cao thì mức đỉnh của NAA càng thấp.
Sự gia tăng của phức hợp CHO có thể là do sự gia tăng bất thường của chuyển hóa màng tế bào khối u. Creatine (Cr) cho thấy dải năng lượng cao trong quá trình chuyển hóa năng lượng và sự sụt giảm có liên quan đến sự cạn kiệt năng lượng và thiếu lưu lượng máu do tăng sinh tế bào nhanh. Sự hiện diện của axit lactic (LAC) cho thấy sự thiếu chuyển hóa năng lượng và sự hiện diện của lipid (LIP) là dấu hiệu của các mô hoại tử, không thể phát hiện được ở các khối u cấp thấp, trong khi đỉnh lipid hiển thị rõ ràng hơn ở khối u cấp cao, khối u do hoại tử. Các nhà nghiên cứu nhận thấy rằng nồng độ NAA, creatine và choline giảm ở khu vực hoại tử bức xạ, trong khi mức độ và giá trị đỉnh của creatine và choline tăng vừa phải ở khu vực có khối u tái phát. Một nghiên cứu khác sử dụng 3D MRS để đánh giá các tổn thương tăng cường mới ở vùng ban đầu sau khi điều trị u thần kinh đệm và nhận thấy rằng tỷ lệ CHO/NAA và Cho/Cr của não hoại tử do bức xạ thấp hơn so với tỷ lệ tái phát của khối u.
Đạt được chẩn đoán phân biệt chính xác tái phát u thần kinh đệm GBM và chấn thương não do bức xạ sau điều trị là rất quan trọng đối với việc lựa chọn phương pháp điều trị và tiên lượng của bệnh nhân. MRI giúp phân biệt sự tái phát của khối u và sự thay đổi sau điều trị. Hình ảnh truyền dịch và khuếch tán, quang phổ cộng hưởng từ và phân tích kết cấu có thể phản ánh thông tin về chức năng mô và sự trao đổi chất từ nhiều khía cạnh, đồng thời có thể xác định hiệu quả từ các khía cạnh khác.
Từ khóa: MRI; u nguyên bào thần kinh đệm đa dạng; MRS; PWI; DWI;
– CMD&DND –