Kỹ thuật điện quang số hóa xóa nền, hay còn gọi là Digital Subtraction Angiography (DSA), đại diện cho một bước tiến lớn trong lĩnh vực chẩn đoán và điều trị bệnh lý mạch máu. DSA không chỉ là một công cụ chẩn đoán hình ảnh tiên tiến mà còn là nền tảng cho các thủ thuật can thiệp nội mạch, giúp chuyển đổi mô hình chăm sóc sức khỏe từ phẫu thuật mở xâm lấn nặng nề sang các phương pháp tối thiểu xâm lấn. Nguyên lý hoạt động của DSA dựa trên việc kết hợp kỹ thuật chụp mạch thông thường theo phương pháp Seldinger với công nghệ xử lý hình ảnh bằng máy vi tính. Cụ thể, hệ thống thu nhận hai bộ hình ảnh tại cùng vị trí giải phẫu: một ảnh nền (mask) được chụp trước khi tiêm thuốc cản quang và một loạt ảnh động sau khi bơm thuốc cản quang vào mạch máu cần khảo sát. Sau đó, thuật toán xử lý hình ảnh số sẽ xóa mờ các cấu trúc giải phẫu tĩnh như xương và mô mềm, chỉ giữ lại và làm nổi bật hệ thống mạch máu nhờ chất cản quang chứa Iodine, vốn có khả năng tương phản cao trên hình ảnh X-quang.
Hệ thống DSA bao gồm các thành phần chính như bộ phận phát tia X, bộ thu nhận hình ảnh (detector), bộ xử lý hình ảnh số – đóng vai trò trung tâm – và bộ phận hiển thị. Điều đặc biệt là DSA cho phép bác sĩ theo dõi hình ảnh mạch máu theo thời gian thực trong khi luồn ống thông (catheter) từ bẹn hoặc cánh tay đến vị trí tổn thương. Điều này giúp xác định chính xác vị trí tổn thương, thực hiện nong mạch, đặt stent hoặc thuyên tắc nội mạch một cách hiệu quả. DSA được công nhận là “tiêu chuẩn vàng” trong chẩn đoán và can thiệp bệnh lý mạch máu nhờ cung cấp hình ảnh chi tiết, rõ ràng về giải phẫu và dòng chảy máu theo thời gian thực. Tại Việt Nam, lĩnh vực này đang phát triển mạnh mẽ với số lượng máy DSA tăng từ hai máy năm 2000 lên hơn 100 máy vào cuối năm 2024, cùng với sự lớn mạnh của cộng đồng chuyên gia, từ 30 thành viên năm 2010 lên hơn 200 thành viên trong Hội Điện quang Can thiệp Việt Nam (VSIR).
Sự phát triển của DSA phản ánh nhu cầu ngày càng tăng trong bối cảnh gánh nặng bệnh tật về tim mạch, đột quỵ và ung thư tại Việt Nam. Thị trường thiết bị y tế Việt Nam tăng trưởng với tốc độ tăng trưởng kép hàng năm (CAGR) 10.2%, trong khi thị trường thiết bị tim mạch can thiệp đạt CAGR 6.80% – 7.45%, dự báo đạt 1.64 tỷ USD vào năm 2034. Tuy nhiên, DSA vẫn đối mặt với thách thức như rủi ro bức xạ, thuốc cản quang và thiếu hụt nhân lực chuyên sâu. Báo cáo này sẽ khám phá hiện trạng, ưu điểm, thách thức và triển vọng của DSA, dựa trên phân tích chuyên sâu.
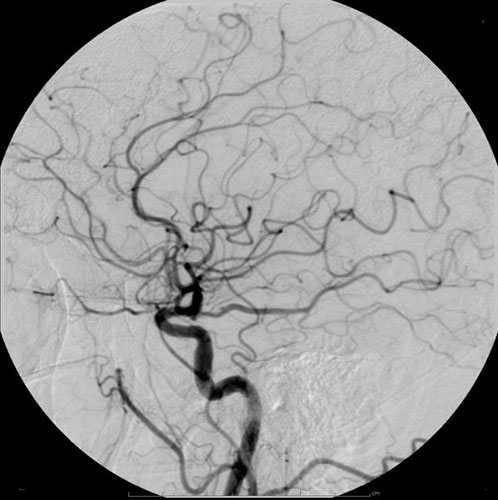
Hình ảnh chụp mạch não bên cạnh sử dụng chất cản quang dựa trên i-ốt trong DSA, hiển thị các mạch máu não được làm nổi bật với nền xóa mờ, cho thấy dòng chảy máu rõ nét trong não bộ.
DSA có các ứng dụng lâm sàng đa dạng, trở thành công cụ không thể thiếu trong nhiều lĩnh vực y học. Trong can thiệp tim mạch, DSA được sử dụng rộng rãi để chẩn đoán và điều trị bệnh mạch vành, bao gồm nong động mạch bằng bóng, đặt stent và loại bỏ huyết khối. Trong can thiệp thần kinh, nó giúp chẩn đoán phình động mạch não, tắc nghẽn tĩnh mạch hoặc động mạch, xuất huyết mạch máu, dị dạng động-tĩnh mạch và nghiên cứu mạch máu của khối u. Ngoài ra, DSA đóng vai trò quan trọng trong điều trị ung thư, đặc biệt là nút hóa chất động mạch gan để cắt đứt nguồn máu nuôi khối u. Trong cấp cứu, DSA giúp cầm máu hiệu quả trong xuất huyết tiêu hóa, chảy máu sau chấn thương tạng (gan, lách, thận) hoặc chảy máu sau sinh. Tại Việt Nam, nhiều cơ sở y tế đã ghi nhận thành công, như Bệnh viện Quốc tế City điều trị nhồi máu cơ tim cấp phức tạp và Bệnh viện Đa khoa tỉnh Quảng Ninh can thiệp nút mạch cấp cứu xuất huyết tiêu hóa nặng.
Vị thế “tiêu chuẩn vàng” của DSA được củng cố nhờ khả năng cung cấp hình ảnh độ phân giải cao, thông tin huyết động học thời gian thực. Tuy nhiên, với sự phát triển của kỹ thuật không xâm lấn như CTA (chụp mạch cắt lớp vi tính) và MRA (cộng hưởng từ mạch máu), DSA chuyển sang vai trò bổ trợ. CTA và MRA ưu tiên trong cấp cứu và chẩn đoán ban đầu do tốc độ nhanh, ít rủi ro, cung cấp hình ảnh cho tổn thương lớn hơn 3mm. Chúng hiệu quả trong sàng lọc và theo dõi định kỳ. Tuy nhiên, CTA có thể bỏ sót túi phình nhỏ dưới 3mm hoặc tổn thương gần xương, không cung cấp thông tin dòng chảy. MRA có độ nhạy thấp hơn với tổn thương nhỏ, dễ ảnh hưởng bởi vật liệu cấy ghép. Do đó, quy trình chẩn đoán kết hợp: CTA/MRA sàng lọc ban đầu, DSA xác định chính xác và can thiệp khi cần.
| Đặc điểm | DSA | CTA | MRA |
| Độ xâm lấn | Xâm lấn (luồn ống thông) | Tối thiểu (tiêm tĩnh mạch) | Không xâm lấn |
| Rủi ro | Có rủi ro tai biến (cục máu đông, tổn thương mạch, dị ứng thuốc cản quang) 8 | Ít rủi ro hơn (tia X, dị ứng thuốc cản quang) 19 | Rất thấp (không có bức xạ) 19 |
| Độ phân giải | Rất cao, “tiêu chuẩn vàng” 10 | Cao, đặc biệt cho tổn thương >3mm 19 | Cao, đặc biệt cho tổn thương >3mm 19 |
| Thông tin huyết động học | Cung cấp hình ảnh thời gian thực về dòng chảy 21 | Không cung cấp thông tin dòng chảy 21 | Có thể cung cấp thông tin dòng chảy 21 |
| Ứng dụng chính | Chẩn đoán & Can thiệp 1 | Chẩn đoán ban đầu & Theo dõi 19 | Sàng lọc & Theo dõi định kỳ 19 |
| Nhược điểm | Sử dụng tia X, có rủi ro tai biến, yêu cầu bất động 24 giờ sau thủ thuật 3 | Có thể bỏ sót tổn thương nhỏ, không cung cấp thông tin dòng chảy 19 | Có thể bỏ sót tổn thương nhỏ, khó đánh giá gần cấu trúc xương hoặc vật liệu cấy ghép 19 |
Ưu điểm của DSA so với phẫu thuật mở là rõ nét: giảm đau, chảy máu, thời gian thở máy, hồi sức, nằm viện, đảm bảo thẩm mỹ. Kết quả chẩn đoán và điều trị vượt trội trong nhồi máu cơ tim, nhồi máu não. Tuy nhiên, DSA vẫn xâm lấn, tiềm ẩn tai biến như cục máu đông, tổn thương mạch, dị ứng thuốc cản quang, suy thận. Bệnh nhân cần chuẩn bị kỹ, nằm bất động 24 giờ sau thủ thuật. Thách thức lớn là rủi ro bức xạ cho bệnh nhân và nhân viên y tế, có thể gây tổn thương tế bào, ung thư nếu tiếp xúc lâu dài. Biện pháp bảo hộ bao gồm áo chì, giảm thời gian chiếu tia, tăng khoảng cách.
Triển vọng tương lai của DSA tập trung vào cải tiến giảm liều bức xạ và thuốc cản quang. Hệ thống như Philips Azurion và Siemens Artis Icono tích hợp AI, thuật toán ClarityIQ và OPTIQ điều chỉnh hình ảnh, giảm liều X-quang. Gói công nghệ CLEAR và CARE giảm liều thuốc cản quang cho bệnh nhân suy thận. Kỹ thuật DSA xoay (Rotational DSA) và tái tạo 3D giải quyết hạn chế của hình ảnh 2D, thu thập hình ảnh từ nhiều góc, tái tạo mô hình 3D chi tiết. Ứng dụng lớn trong can thiệp thần kinh, tim mạch, tăng độ chính xác, giảm liều bức xạ và thuốc. Tích hợp AI và học máy là bước nhảy vọt, AI phân tích dữ liệu hình ảnh nhanh, chính xác, nhận diện mạch máu, đo kích thước tổn thương, loại bỏ artifact do cử động bệnh nhân. AI tự động hóa quy trình, giảm thời gian thủ thuật, tăng năng suất. Vai trò robot can thiệp như Corindus (Siemens) và Maxio tại Bệnh viện 108 giảm phơi nhiễm bức xạ cho bác sĩ lên đến 95%, tăng độ chính xác đến milimet, hỗ trợ can thiệp từ xa.
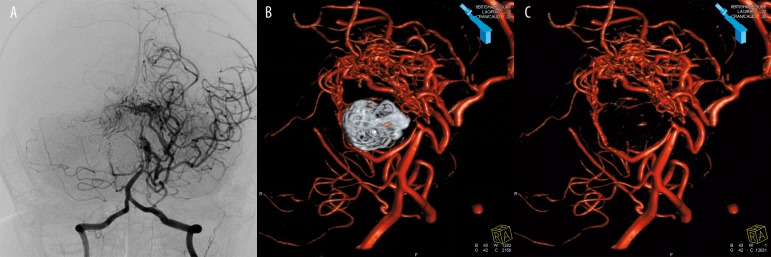
Hình ảnh 3D DSA tái tạo của phình động mạch não, hiển thị mô hình 3D chi tiết của mạch máu với phình động mạch basilar tip, cho thấy cổ túi phình và góc chụp không thể đạt bằng C-arm thông thường.
DSA khẳng định vị thế không thể thay thế trong y học hiện đại, là nền tảng can thiệp toàn diện, mở ra kỷ nguyên thủ thuật xâm lấn tối thiểu. Tương lai gắn với 3D, AI, robot để tối ưu hóa quy trình, giảm rủi ro. Tại Việt Nam, cần đầu tư chiến lược để khai thác tiềm năng, nâng cao chăm sóc sức khỏe trong bối cảnh bệnh tim mạch, đột quỵ tăng. Cơ sở y tế đầu tư hệ thống DSA mới, áp dụng AI quản lý, tuân thủ an toàn bức xạ. Cơ quan quản lý chuẩn hóa đào tạo, thúc đẩy hợp tác quốc tế. Nhà cung cấp chuyển giao công nghệ tiên tiến, hỗ trợ đào tạo tuyến dưới.

Hình ảnh phòng lab DSA với quy trình coiling thần kinh, hiển thị thiết bị và quy trình can thiệp mạch máu não sử dụng DSA để hướng dẫn đặt coil.
Từ khóa: DSA;
– CMD –